Akútny zápal zažívacieho traktu začína záchvatom bolesti, zatiaľ čo chronický zápal trvá roky s relapsmi a dobami pohody. Symptómy a liečba pankreatitídy u dospelých sú určené závažnosťou dysfunkcií orgánov a priebehom choroby. Bude potrebná komplexná terapia, šetrná strava a prevencia proti záchvatom bolesti.
Obsah materiálu:
Hlavné príčiny pankreatitídy
Pankreas je orgán v tvare kvapky umiestnený naľavo od žalúdka. Funkcie sú sekrécia tráviacich enzýmov, syntéza inzulínu a glukagónu.
Príčiny zápalového ochorenia žľazy:
- infekcie (vírusová hepatitída, príušnice, HIV);
- expozícia toxickým látkam, určitým liekom;
- lézie iných tráviacich orgánov;
- poranenia brucha.
Prejedanie, zneužívanie alkoholu sa často stáva predpokladom vzniku akútnej pankreatitídy. Zápalový proces sa niekedy vyvíja počas tehotenstva kvôli nedostatku bielkovín a vitamínov. Príznaky pankreatitídy sa môžu objaviť o 6 až 12 hodín neskôr alebo 1 až 2 dni po požití veľkého množstva alkoholu.
U niektorých ľudí sa vyvinula zvýšená citlivosť pankreasu, dokonca aj pri malých dávkach alkoholu.
Pri ochorení žlčníkových kameňov, keď sa kalus zasekne v kanáliku žlčníka, sa v žľaze zablokujú enzýmy.Tento stav je príčinou podráždenia a samovoľného trávenia tkanív orgánov.
Riziko ochorenia sa zvyšuje s cystickou fibrózou - dedičnou léziou žľazy, hyperkalcémiou (vysoká koncentrácia vápenatých iónov), hyperlipidémiou (vysoká hladina tuku v krvi). Dedičnou predispozíciou, autoimunitnými chorobami a abnormalitami v štruktúre orgánu sú tiež provokujúce faktory.
Pankreatitída často postihuje mužov vo veku 30 až 40 rokov. Príčinou tohto ochorenia u žien sú často hormonálne zmeny počas tehotenstva. Pankreatitída u detí je zriedkavý výskyt.
Klinický obraz a príznaky
Najčastejší zápal žľazy, prebiehajúci v chronickej opakujúcej sa podobe. Klinicky sa pankreatitída najčastejšie prejavuje silným a dlhotrvajúcim syndrómom bolesti - od niekoľkých hodín do niekoľkých dní. Potom prichádza remisia, keď sa pacient prakticky necíti nepohodlie v bruchu.
Ako sa prejavuje akútna pankreatitída
Závažná, náhla, často praskajúca bolesť je typickým znakom tejto formy choroby. Stav sa zhoršuje, lieky proti bolesti takmer nepomáhajú. Bolesť je lokalizovaná v hornej časti brucha (pod „lyžičkou“), častejšie v ľavom hypochondriu, menej často v pravom.
Niekedy sa na chrbát premietajú pocity, objaví sa bolesť pása.
Akútna pankreatitída je sprevádzaná ďalšími príznakmi:
- silná nevoľnosť;
- zvracanie s prítomnosťou žlče;
- plynatosť, hnačka;
- znížená chuť do jedla;
- vyčerpania;
- nespavosť;
- depresie.
Medzi príznaky pankreatitídy patrí zvýšená srdcová frekvencia, znížený krvný tlak, horúčka (37 - 39 ° C), dehydratácia. Jazyk sa stáva suchým, koža bledá alebo žltkastá, na tvári a dlaniach sa objavujú kvapky studeného potu. Pacient sa cíti veľmi chorý, potrebuje neodkladnú lekársku starostlivosť.
Znaky chronickej formy ochorenia
Najdôležitejšiu úlohu pri vývoji trvalého zápalu žľazy patrí alkoholizmus, konzumácia tukových a údených potravín. Chronická pankreatitída je často výsledkom akútneho ochorenia. Bolesť je tiež lokalizovaná v hornej časti brušnej dutiny, vyskytuje sa po porušení stravy. Vo zvracaní sa zistí prímes žlče a objaví sa hnačka. Stolička má mastnú konzistenciu.
Symptómy sú horšie po konzumácii mastného alkoholu. Poškodenie žľazy a strata schopnosti produkovať enzýmy však môže chýbať.
Diagnostické opatrenia
Štúdium anamnézy a dôkladné fyzikálne vyšetrenie sú pri určovaní diagnózy veľmi dôležité. Lekár pri externom vyšetrení pacienta zaznamenáva charakteristické príznaky, pomocou palpácie zistí, že dochádza k nadúvaniu, parézi gastrointestinálneho traktu.
Podľa výsledkov krvného testu pacienta sa zistí leukocytóza, výrazné zvýšenie hladín amylázy a lipázy (enzýmy žľazy). Zvyšuje sa aj koncentrácia glukózy a elektrolytov.
Informácie o stave orgánu sa získavajú pomocou ultrazvuku, endosonografie, počítačovej tomografie.
Pomocou moderných zariadení môžete zistiť mieru poškodenia žľazy, zistiť prítomnosť kameňov v žlčovom kanáliku a jeho kanálikoch.
Liečebné metódy u dospelých
Pri akútnej pankreatitíde sa vyžaduje súlad s lôžkom. Liečia chorobu v nemocnici. Pri exacerbácii chronického zápalu by ste mali zostať v posteli v prípadoch, keď je silná bolesť spojená so zvracaním. Útok nevyžaduje vždy hospitalizáciu, môžete sa s ním liečiť ambulantne.
Lekárske prípravky
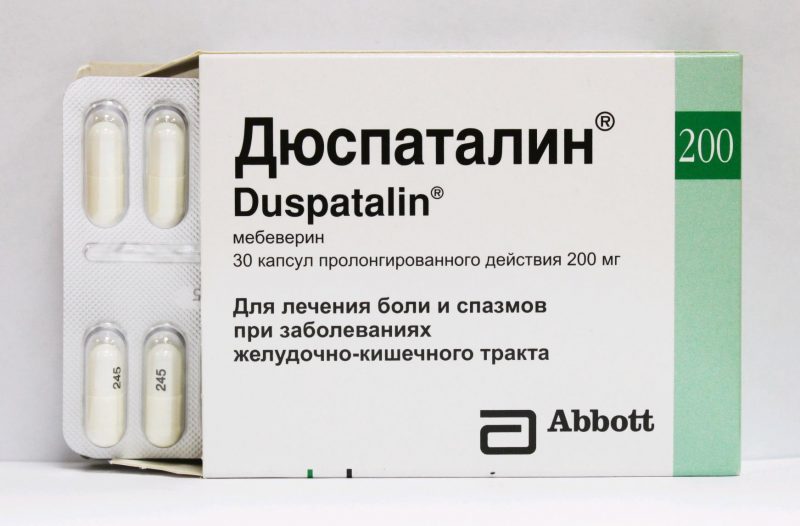
Pred odchodom k lekárovi si môžete vziať antispazmodiká. Zvyčajne sa jedná o lieky obsahujúce drotaverín alebo mebeverín (napríklad No-Shpa, Duspatalin, Niaspam, Sparex).
- Pri silnej bolesti bude potrebná kombinácia antispasmodík s analgetikami (Baralgin), kombinovanými liekmi (Brahl, Spazgan).
- Z nevoľnosti a zvracania vezmite „Tserukal“, „Omez“, „Motilium“.
- Na zníženie produkcie kyseliny chlorovodíkovej v žalúdku - „famotidín“.
V nemocnici je predpísaná komplexná liečba pankreatitídy. Používa sa hlavne infúzna terapia so špeciálnymi liekmi. Pre infekciu, rýchlo progresívny zápal, nekrózu žľazy bude potrebný chirurgický zákrok. Ak je akútna pankreatitída spôsobená kameňom v žlčovom kanáliku, lekári navrhujú odstránenie zubného kameňa a žlčníka.
Roztok "Octreotid" na iv a sc podávanie je predpísaný na potlačenie produkcie hormónov zodpovedných za enzymatickú aktivitu pankreasu. Zavádzajte silné analgetiká, antispasmodické lieky, lieky, ktoré znižujú sekréciu pankreatickej šťavy s enzýmami („Gordoks“, „Kontrikal“). Pomáhajú lieky, ktoré blokujú sekréciu žalúdočnej kyseliny (omeprazol atď.).
Pri chronickej pankreatitíde sa enzýmy prijímajú na dlhú dobu medzi relapsami.
Používa sa na substitučnú terapiu „Creon“, „Mezim Forte“, „Hermitage“, „Festal“ a „Pankreatin“. Enzýmové prípravky obsahujú sušenú pankreatickú šťavu (lipázu, amylázu a proteázu) získanú z pankreasu ošípaných alebo hovädzieho dobytka. Dodatočné zavedenie pankreatínu podporuje lepšie trávenie a vstrebávanie živín, normalizáciu stolice. Ak dôjde k exacerbácii, príjem enzýmových látok sa zastaví.
Ľudové recepty
Liečivé byliny, ktoré majú choleretické, protizápalové, antispasmodické, analgetické a antimikrobiálne účinky, pomáhajú liečiť pankreatitídu. Liečivé rastliny sa používajú jednotlivo, ale častejšie vo forme zmesí (poplatky).
- V počiatočnom štádiu zápalu pankreasu sa podáva infúzia kvetov piesočnice Helichrysum, listov mäty piepornej a feniklového ovocia. Vezmite všetky komponenty do rovnakých častí, obrúsite a premiešajte. Variť 4 lyžice. l. zhromaždenie 500 ml vriacej vody do termosky. Dávka naraz - ½ šálky. Prijaté 15 minút pred jedlom 3-4 krát denne.
- Zbierka, ktorá má antispazmodický, analgetický a choleretický účinok, sa pripravuje z semien feniklu, lístkov mäty (každý 3 lyžice), hlohového ovocia, kvetov nesmrteľných kvetov (každá 2 lyžice), harmančekových košov (1 diel). Na 250 ml vriacej vody vezmite 2 lyžice. l. zmesi bylín. Infúziu pite vo forme tepla trikrát denne pred jedlom. Dávka naraz - od ½ do 1 šálky.
Rastliny so širokým spektrom pôsobenia na pankreatitídu a súvisiace gastrointestinálne lézie: ľubovník bodkovaný, oregano, yarrow, elecampane, kukuričné stigmy, mäta, jitrocel, lipový kvet, harmanček.
Odstraňujú bolesť, pálenie záhy, nadúvanie, normalizáciu stolice. Infúzia trvá 12 dní, potom si urobte prestávku 2 týždne a pokračujte v bylinnej medicíne.
Vlastnosti stravy pre rôzne formy pankreatitídy
Lekári odporúčajú na 1 až 3 dni odmietnuť jedlo pri akútnom zápale pankreasu, aby nevytvárali záťaž zažívacieho traktu. Je dovolené piť slabý čaj, šípkový vývar, stolovú minerálnu vodu bez plynu. Ďalej je predpísaná strava č.
- Jedzte ľahko stráviteľné jedlo bez škodlivých tukov.
- Nezahŕňajú sa produkty, ktoré stimulujú tvorbu kyseliny v žalúdku a žlči, čo znižuje aktivitu pankreasu.
- Nevyhnutným predpokladom liečby je jemná frakčná výživa v malých dávkach 5 až 7 krát denne.
- Chlieb sa neodporúča čerstvý, ale včera.
- Pite veľa tekutín, ale kofeínové nápoje by mali byť obmedzené.
Fajčenie a alkohol sú zakázané aj v skorých štádiách pankreatitídy.
- Je nežiaduce jesť odrody mäsa, párky, v ktorých je vysoké percento tuku, spojivového tkaniva.
- Je potrebné obmedziť soľ a cukor.
- Podľa zákazu tuky, mlieko a smotana, kyslá smotana, marináda, údené mäso.
- Je vhodné vyhnúť sa kyslému ovocia, korenenej zelenine.
Pri exacerbácii chronickej pankreatitídy sa odporúča jedlo odmietnuť na 1 až 2 dni.Potom môžete jesť po malých porciách. Je potrebné vylúčiť výrobky, ktoré zvyšujú sekréciu žlče a dráždia pankreas.
Povolené nízkotučné varené hovädzie mäso, králik, hydina (morčacie, kuracie). Povolené jesť ryby s nízkym obsahom tuku. Mäsové gule, kotlety, soufflé sú pripravené.
Substitučná terapia enzýmami môže obohatiť stravu.
Ozdoby sa odporúčajú pripraviť z obilnín (pohánka, ovsené vločky, menej často - jačmeň, kukurica, krupica), cestoviny. Kašu môžete variť vo vode a zriedenom mlieku. Na prílohu sa odporúča pridať trochu masla alebo rastlinného oleja. Po exacerbácii dodržiavajte prísnu diétu 9 mesiacov.
Aké by mohli byť dôsledky
Pankreatitída je nebezpečná pre vážne komplikácie. Dôsledky akútneho zápalu sú hnisavý proces a nekróza tkaniva žľazy. Možno výskyt erózie gastrointestinálneho traktu, krvácanie, peritonitída.
Recidívy chronického ochorenia v neprítomnosti adekvátnej liečby vedú k nahradeniu žľazového spojivového tkaniva. Nedostatok enzýmov spôsobuje poruchy trávenia a vstrebávania živín.
Deštrukcia beta buniek produkujúcich inzulín vedie k rozvoju cukrovky.
Pri sklerotizujúcej pankreatitíde dochádza k nezvratným zmenám pankreasu. Dôsledkom chronického zápalu môže byť kalcifikácia - usadeniny nerozpustných vápenatých solí. Veľmi závažnou komplikáciou je adenokarcinóm - zhubný nádor žľazy.
Ako sa vyhnúť výskytu choroby
Správna výživa, odmietnutie alkoholu - najlepšia prevencia zápalu pankreasu. Riziko pankreatitídy sa znižuje pri nízkom cholesterole, pretože to bráni tvorbe žlčových kameňov.
Užitočné jedlá a nápoje, ktoré obsahujú antioxidanty. Jedná sa o zelený čaj, zeleninu a ovocie červenej, oranžovej, fialovej a tmavozelenej. Relaxačné teplé kúpele s bylinkami a éterickými olejmi pred spaním stimulujú trávenie a zlepšujú stav pankreasu.