Mnoho ľudí nie je ochotných venovať pozornosť lekárskym výstrahám o dôsledkoch šialeného prístupu k svojmu zdraviu. A márne. Pretože mikroorganizmy, ako je napríklad pneumónia mykoplazmy, čakajú na správny okamih, aby zaútočili na telo.
Najhoršie zo všetkého je, že v prvej fáze vývoja infekčná lézia vyzerá ako obyčajná nádcha. A keďže možnosť určenia presnej diagnózy sa objaví týždeň po infekcii, pacienti nemôžu byť vždy okamžite liečení primerane.
Obsah materiálu:
Čo je to pneumónia mykoplazmy?
Napriek dosiahnutým úspechom medicíny v prevencii epidémií je prepuknutie lézií mykoplazmatickej infekcie stále zreteľné s jasnosťou 5 až 8 rokov.
Mykoplazmóza je výsledkom poškodenia tela baktériami rodu Mycoplasma. Tento mikroorganizmus sa vyznačuje neprítomnosťou bunkovej steny a potrebou voľného kyslíka. Neprítomnosť membrány v bunke je kompenzovaná trojvrstvovou cytoplazmatickou membránou, ktorá poskytuje baktériám rezistenciu na antibiotiká.
Okrem toho má mykoplazma súčasne vlastnosti baktérií aj vírusov a môže byť nielen v ľudskom tele po dlhú dobu bez prejavu, ale môže sa integrovať aj do svojich genómov.
Vývoj infekcie, pri ktorej je postihnutý dýchací trakt, je výsledkom lokalizácie v dýchacích orgánoch najmenších predstaviteľov triedy Mycoplasma, jednobunkových obligátnych baktérií gramnegatívneho typu - M. pneumoniae.
Mykoplazma nielen parazituje na červených krvinkách, ani na bunkách ciliárneho epitelu prieduškového stromu. Baktérie, ktoré vnášajú do buniek, absorbujú živiny a uvoľňujú škodlivé metabolické produkty.
V tomto prípade sa patogén zručne maskuje ako antigénna kompozícia buniek, čo vyvoláva výskyt autoimunitných reakcií. Ľudské telo skutočne vníma bunky, v ktorých sa baktéria „usadila“, ako cudzie.
Takéto procesy ovplyvňujú povahu symptomatických prejavov a významne komplikujú diagnostiku infekcie.
Príčinná príčina chorôb
Mykoplazmy prenikajú do ľudského tela vzduchovými kvapkami - cez nosné kanáliky. Pripevňujú sa na bunkách sliznice orgánov dýchacích ciest - priedušiek, priedušnice, pľúca.
Ako sa množia patogénne mikroorganizmy, proces zápalu sliznice dýchacích orgánov sa zosilňuje a rozvíja sa tonzilitída, faryngitída, tracheobronchitída a mierna SARS.
A pri prechode na chronický priebeh - pneumoskleróza, bronchiektázia a bronchiálna astma, ako aj exsudatívna alebo fibrinózna pohrudnica.
Dýchacia mykoplazmóza sa zvyčajne vyskytuje sezónne, v chladnom období, keď ľudia trávia veľa času doma. Nedostatok vitamínu a stres prispievajú k oslabeniu imunity a znižujú odolnosť tela voči infekciám.
Príznaky mykoplazmózy u detí a dospelých
Prvé príznaky poškodenia mykoplazmy sa prejavujú nielen vo forme respiračného syndrómu, ale tiež ako príznaky mimopľúcnych lézií. A keďže inkubačná doba trvá dva až štyri týždne, príznaky sa postupne zvyšujú. Akútna forma prejavov pneumónie mykoplazmy je menej častá.
Trvanie inkubačnej doby závisí od stavu ľudského imunitného systému a počtu patogénov, ktoré vstúpili do tela.
Vo väčšine prípadov sa poškodenie mykoplazmy prejavuje vo forme:
- suchá sliznica nosohltanu;
- dlhotrvajúci paroxyzmálny neproduktívny kašeľ;
- bolesť na hrudníku, zhoršená inhaláciou a výdychom;
- suché pískanie;
- bolesti hlavy;
- sčervenanie hrdla;
- mierne zvýšenie teploty na 37,7 ° C V prípade akútnej infekcie môže teplota v piaty až siedmy deň stúpnuť na 40 ° C;
- celková slabosť a bolesť kĺbov.
Za ďalšie príznaky sa považujú: zažívacie ťažkosti, kožné vyrážky, abnormality v pečeni, obličkách, srdci, mozgu, zmeny v analýze krvi až po anémiu.
Pri absencii sekundárneho mikrobiálneho procesu a iných komplikácií sa závažnosť príznakov pneumónie mykoplazmy postupne stráca v priebehu desiatich dní.
Je charakteristické, že vývoj symptómov môže byť spôsobený nielen progresiou infekcie, ale aj autoimunitnou reakciou tela, ktorú spôsobuje.
Imunoglobulíny - protilátky, ktoré telo infikovanej osoby produkuje v reakcii na bakteriálnu léziu, môžu zničiť tkanivá akýchkoľvek orgánov.
Diagnostické opatrenia
Diagnóza je možná iba po úplnej identifikácii pôvodcu infekcie. Diagnóza choroby sa zjednodušuje, ak existujú informácie o tom, že infikovaní ľudia sú v prostredí pacienta.
Vo všetkých ostatných prípadoch môže byť diagnóza stanovená pomocou laboratórnych testov a až po týždni po objavení sa príznakov.
Najúčinnejšie diagnostické metódy sú:
- všeobecný krvný test vám umožňuje vyvodiť závery o kvalite jeho zloženia. Zvýšenie počtu leukocytov naznačuje zápalové procesy v tele a môže byť jedným z možných príznakov mykoplazmózy;
- Ukazovatele ESR. Zvýšená miera sedimentácie erytrocytov naznačuje nielen prítomnosť zápalu, ale aj infekciu mykoplazmou;
- enzýmový imunotest žilovej krvi. Stanovenie protilátok v krvi proti Mycoplasma pneumoniae IgG alebo IgM v prítomnosti charakteristických príznakov sa považuje za potvrdenie infekcie mykoplazmou;
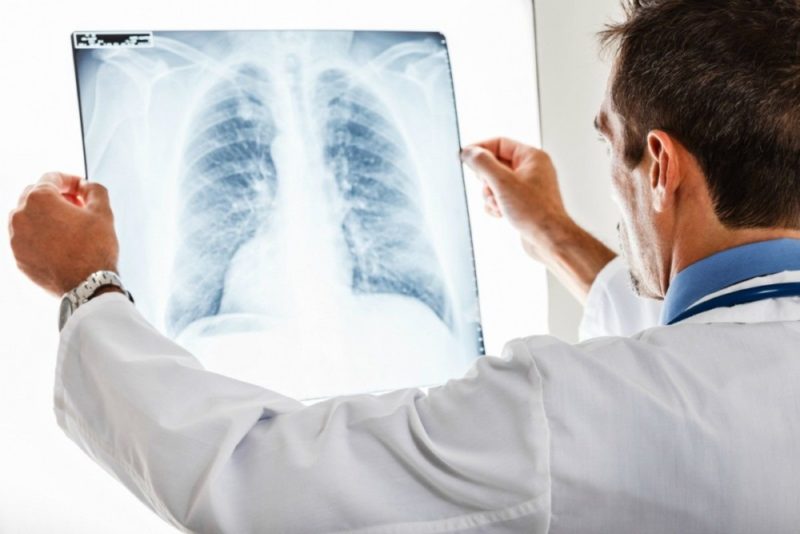
- roentgenogram - pri mykoplazme sa zvyšuje pľúcny obrazec. V dolných častiach pľúc sú pozorované lézie - heterogénne, s neurčitými kontúrami;
- očkovanie na mykoplazmu odobraté z nosohltanu vám umožňuje určiť úroveň citlivosti patogénu na rôzne typy antibiotík;
- Ultrazvuk je nástroj na vizualizáciu štrukturálnych zmien orgánov.
Výber a účel diagnostických štúdií je určený klinickým obrazom choroby.
Diagnostické znaky v prítomnosti imunoglobulínov v krvi
V prvých piatich dňoch po objavení sa príznakov choroby sa v krvi infikovanej osoby tvoria protilátky typu IgM. Preto analýza IgM Mycoplasma pneumoniae uskutočnená v tomto období môže celkom presne určiť povahu patológie.
Pozitívny výsledok testu naznačuje akútnu povahu infekcie.
Zatiaľ čo stanovenie protilátok, ako je IgG v krvnom teste, naznačuje predĺžený priebeh choroby.
Aj keď sa tento typ imunoglobulínu v krvi neobjaví okamžite, ale niekoľko týždňov po infekcii, pretrváva dlho.
Na opravu diagnostických nálezov sa odporúča vykonať druhý krvný test za dva týždne.
Liečebné metódy
Vzhľadom na vnútrobunkový cyklus rozvoja mykoplazmózy sa použitie penicilínov a iných typov β-laktámových antibiotík pri liečbe mykoplazmózy považuje za nevhodné.
Optimálny výsledok liečby sa dosiahne pomocou liekov, ktoré sa môžu akumulovať v bunkách, čím sa blokuje aktivita patogénov. Takéto vlastnosti majú predstavitelia makrolidovej skupiny, azitromycín a klaritromycín.
Pôsobenie makrolidov je založené na ich schopnosti preniknúť do postihnutej bunky a blokovať syntézu proteínov nevyhnutných na vývoj a reprodukciu patogénu.
Výhody a nevýhody antibiotickej liečby mykoplazmózy
Výber v prospech makrolidov nie je len kvôli vysokej úrovni ich účinnosti.
Ale tiež prítomnosť výhod v porovnaní s inými typmi antimikrobiálnych látok používaných na liečbu mykoplazmy, najmä fluórchinolónov a tetracyklínov:
- mierna toxicita;
- vytváranie veľkých koncentrácií účinných látok v postihnutých tkanivách;
- bezpečnosť pri liečbe tehotných žien alebo detí vrátane novorodencov;
- nedostatok vedľajších účinkov;
- predĺžený antibakteriálny účinok vďaka schopnosti spôsobiť ireverzibilné zmeny v ribozómoch baktérií.
Nevýhodou antibiotickej terapie je jej schopnosť ovplyvňovať iba intracelulárne typy patogénov. Zatiaľ čo v tele zostávajú iné morfologické formy a za kombinácie priaznivých okolností sa môžu nielen aktivovať znova, ale môžu tiež vyvolať vývoj komplikácií.
Preto sa spolu s antibiotickou liečbou pri liečbe pneumónie mykoplazmy používajú lieky, ktoré zmierňujú príznaky - expektorančné a antipyretické lieky, ako aj imunomodulátory a iné typy liekov, ktoré poskytujú korekciu imunitnej odpovede.
Pri akútnom priebehu mykoplazmatickej pneumónie je predpísaná hospitalizácia, prísny odpočinok na lôžku, strava bohatá na bielkoviny a bohatý príjem tekutín s rastlinnými extraktmi (džúsy, ovocné nápoje, kompóty z brusníc, ríbezlí a šípiek).
Výrazný účinok liečby mykoplazmózou sa pozoruje tretí deň intenzívnej liečby.
Prognóza a prevencia
Mykoplazmatické typy pneumónie najčastejšie postihujú ľudí s oslabeným telom - deti, dospievajúci, mladí ľudia do 30 rokov, starší ľudia.
Pri absencii komplikácií je prognóza ochorenia priaznivá, napriek tomu, že postihnuté oblasti pľúcneho tkaniva môžu zostať sklerózované.
S rozvojom komplikácií sa prognóza zhoršuje, pretože závažné patologické procesy môžu ohroziť život pacienta.
Hlavnou príčinou infekcie je dlhodobý pobyt v uzavretých izbách s veľkým počtom ľudí (pravdepodobne nakazených) na pozadí slabej imunity a nedostatku vitamínov v tele. Preto sa najúčinnejší spôsob prevencie infekcií alebo ich relapsov považuje za stabilnú podporu tela zameranú na posilnenie imunitného systému.
Väčšina pulmonológov má sklon komplexne pôsobiť na vnútorné orgány a systémy, ako aj na dodržiavanie štandardných opatrení zdravého životného štýlu:
- vzdať sa zlých návykov;
- dobrá výživa s prevahou bielkovinových potravín a zeleniny;
- pravidelné cvičenie;
- hygiena rúk;
- prechádzky na čerstvom vzduchu;
- fyzioterapeutické procedúry;
- masážne účinky;
- respiračná gymnastika.
Medzi ďalšie opatrenia na zvýšenie ochranných vlastností tela - kúpeľná liečba v zariadeniach umiestnených v oblastiach so suchým, ale teplým podnebím alebo v horách.
Úplný priebeh adekvátnej liečby a dodržiavanie preventívnych opatrení sú najúčinnejšie spôsoby, ako zabrániť opakovanej pneumónii mykoplazmy a premene choroby na chronickú formu.
Extrapulmonálne komplikácie mykoplazmózy
Vývoj mykoplazmatickej infekcie je charakterizovaný jednoduchým priebehom a je vizuálne identifikovaný, ak existujú výrazné známky intoxikácie horných dýchacích ciest.
Pri počiatočnom vyšetrení nemôže terapeut vždy získať dostatok údajov na diferenciálnu diagnostiku, pretože nielen primárne príznaky, ale aj výsledky laboratórnych testov naznačujú choroby, ako je ARI.
Z tohto dôvodu ani skúsení lekári nedokážu vždy rozlíšiť mykoplazmatickú pneumóniu od vírusových pľúcnych lézií.
Agresívna aktivita Mycoplasma pneumoniae v oslabených organizmoch vedie k nemespiračným léziám a spôsobuje poruchy nielen dýchacích ciest, ale aj iných vnútorných orgánov.
Pri absencii včasnej alebo adekvátnej liečby môže infekcia napadnúť tkanivá srdcového systému alebo mozgu.
Chronická expozícia patogénnym bunkám vedie k vývoju:
- aseptická meningitída;
- meningoencefalitída;
- perikarditída;
- myokarditída;
- neurologické komplikácie;
- hemolýza;
- vyrážka;
- artritické lézie;
- dysfunkcie pečene;
- zápal v tkanivách pankreasu;
- patológie oka.
Za jediného distribútora infekcie mykoplazmou sa považuje osoba a pre organizmy, ktoré sú najzraniteľnejšou látkou pre patogény, môže byť iba organizmus so oslabenou imunitou.
Preto existuje iba jeden spôsob, ako zabrániť poškodeniu baktériou mykoplazmy - zdravý životný štýl a starostlivá pozornosť na zdravie vášho tela.