Неизправността на функционалността на панкреаса често е придружена от тежки болезнени усещания и достатъчно усложнява обичайния ход на ежедневието на пациента. Панкреатитът е признат за едно от най-често срещаните заболявания от този тип. Как да разпознаем и как да лекуваме панкреатит, има ли ефективни мерки за предотвратяване на това заболяване?
Съдържание на материалите:
Причини и симптоми на панкреатит
Причините за панкреатит могат да се различават в зависимост от пола и възрастта на пациента.
Причини за панкреатит при мъжете:
- Често пиене, причиняващо "алкохолен" панкреатит.
- Неспазване на принципите на здравословна диета, злоупотреба с мазни и солени храни.
- Пренебрегвайки типичните симптоми на патология и обостряния, резултатът от които често се превръща в панкреатит в пренебрегвана форма.
Причини за появата на женски панкреатит:
- Жлъчнокаменна болест (способна да причини холецистит заедно с панкреатит).
- Хормонални нарушения, които провокират възпаление в панкреаса (менопауза, период на бременност, курс на орални контрацептиви).
- Глад, строги диети.
Причини за панкреатит при деца:
- Наранявания или следоперативни последици, водещи до увреждане на тъканите / каналите на жлезата.
- Наследствено предразположение към хранителни алергии, хронични възпалителни процеси, прекомерно производство на стомашен сок.
Вторичният панкреатит е в състояние да се развие като симптом на различни патологии и в резултат на наранявания на перитонеалните органи, предишни операции и др.
В допълнение, това състояние може да се дължи на следните патологии:
- неинфекциозен хепатит;
- гастрит;
- цироза на черния дроб;
- жлъчна дискинезия;
- чревни инфекции.
Някои статистики! В приблизително 30% от случаите не е възможно да се установи точната причина за развитието на панкреатит.
Случва се човек да не подозира наличието на панкреатит.
Трябва да потърсите медицинска помощ, като отбележите следните симптоми на ранния стадий на заболяването:
- чести киселини, оригване;
- постоянно усещане за тежест в стомаха;
- метеоризъм;
- повишаване на телесната температура;
- гадене, повръщане, диария.
 Един или повече от тези симптоми могат да станат спътник на възпалителния процес в панкреаса.
Един или повече от тези симптоми могат да станат спътник на възпалителния процес в панкреаса.
Хронична болест на панкреаса
Хроничният панкреатит в своите прояви е изключително подобен на острата му форма, но симптомите му често се облекчават. Понякога хроничната форма се наблюдава, ако пациентът злоупотребява с мазни, пикантни храни, алкохол.
Понякога пациентите имат диария, липса на апетит, подуване на корема. В допълнение, тази форма на заболяването се отличава с оригване и прекомерно слюноотделяне. В същото време може да се натрупа толкова много слюнка, че пациентът ще трябва постоянно да я изплюе.
В някои случаи на фона на хроничен панкреатит може да се появи диабет, жълтеница и нервни разстройства - човек става развълнуван и раздразнителен, понякога изпада в депресия.
Хроничната патология може да се прояви в две форми:
- В началния етап симптомите на заболяването са сравнително леки. Заболяването може да се усеща в продължение на много години, но не тревожете сериозно пациента.
- Обострянето на хроничния панкреатит често е неразривно свързано с хранителните характеристики на пациента. Симптомите на заболяването започват да притесняват пациента по-често.
Признаци за хроничната форма на заболяването и липсата на навременна терапия, които се пренебрегват, могат да провокират рак на панкреаса в бъдеще.
Остър панкреатит
Основният симптом на острия панкреатит при възрастни и деца се счита за болка в областта под стомаха в левия хипохондриум. Понякога неприятните усещания могат да бъдат локализирани в областта на рамото или бъбреците отляво. Следователно, признаците на остър панкреатит често се бъркат със сърдечни патологии.
 В допълнение към силната болка, която придружава атака на панкреатит и често причинява шок, пациентът може да страда от повръщане, диария или, обратно, запек. Коремът ще бъде подут и твърд. Допълнителен знак е рязък скок на индикаторите за налягане, придружен от сърцебиене и задух.
В допълнение към силната болка, която придружава атака на панкреатит и често причинява шок, пациентът може да страда от повръщане, диария или, обратно, запек. Коремът ще бъде подут и твърд. Допълнителен знак е рязък скок на индикаторите за налягане, придружен от сърцебиене и задух.
Понякога патологията може да провокира синкави петна в долната част на гърба и пъпа. В допълнение, такова заболяване може да бъде тласък за развитието на жълтеница или бъбречна недостатъчност.
Децата по време на атака могат да изпитат силна болка под ямата на стомаха или в лумбалната област, придружена от хипертермия и бланширане или пожълтяване на кожата. Склерата на очите също може да придобие нетипичен жълт нюанс. Повръщането почти не носи облекчение, в последните се проследяват следи от жлъчката.
диагностика
В процеса на диагностициране на панкреатит гастроентеролог използва инструментални и лабораторни методи за изследване:
- Общ кръвен тест (откриване на възпаление).
- Биохимичен кръвен тест (определяне на нивото на ензимите). При пациенти, страдащи от панкреатит, нивото на алфа-амилаза надвишава нормата с 10 пъти.
- Кръвен тест за захар. Провежда се за проследяване на показанията на глюкозата.
- Изследване на урината. Следите от амилаза в урината често се считат за предшественици на остър панкреатит.
- Рентгенова снимка на перитонеалните органи.
- Компютърна томография
- Копрограма (анализ на изпражненията) .https: //www.youtube.com/watch? V = PY-jBJU1hj8
В някои случаи пациентът се препоръчва чрез ултразвук на перитонеалните органи за проследяване на промените в жлезата. Използвайки този диагностичен метод, можете да проследите типичните прояви на панкреатит: неравномерни ръбове на органа, промяна в неговата форма или наличие на киста.
Лечение с лекарства
Лекарствата, използвани за лечение на панкреатит, трябва да елиминират острото възпаление и въздействието на патогенните фактори.
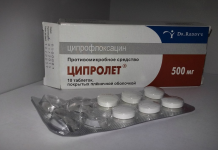
 В период на обостряне жлезата се нуждае от функционална почивка, осигурена от почивка в леглото и щадящо гладуване: антиациди (Алмагел или отвара от Борже) трябва да се използват 5-6 пъти на ден. При обостряне се предписват Ranitidine и Histodil. В случай на инфекция се препоръчват антибиотици Гентамицин и Ампицилин.
В период на обостряне жлезата се нуждае от функционална почивка, осигурена от почивка в леглото и щадящо гладуване: антиациди (Алмагел или отвара от Борже) трябва да се използват 5-6 пъти на ден. При обостряне се предписват Ranitidine и Histodil. В случай на инфекция се препоръчват антибиотици Гентамицин и Ампицилин.
За премахване на болката се предписват спазмолитици No-Shpa или Papaverin, а когато се засилят, се откриват Analgin и Baralgin.
Диета с панкреатит
В допълнение към приемането на хапчета и други форми на лекарства за панкреатит, пациентът трябва да се придържа към специална диета.
За да се облекчат симптомите на патологията, следните продукти трябва да бъдат изключени от менюто:
- продукти от кифли, тесто;
- рибни и месни бульони;
- тлъсто, осолено месо, риба;
- пушени меса, консерви;
- някои видове зърнени култури (ечемик, царевица, просо);
- някои зеленчуци (зеле, черен пипер, репичка);
- сладкиши, шоколад, конфитюр;
- газирани напитки, какао, кафе;
- сосове, подправки, подправки
Разрешено да ядете храни от списъка:
- зърнени храни (освен забранени);
- нискомаслена риба, месо, извара;
- безалкохолни яйца;
- задушени пудинги;
- масло (до 30 грама);
- зеленчуци (освен забранени);
- неподсладено желе и желе;
- минерална негазирана вода, чай.
Препоръки за хранителен режим при хроничен и остър панкреатит:
- Пациентът трябва да спазва установеното меню поне 2 месеца.
- Трябва да се консумират най-малко 1,5 литра течност дневно, разделяйки приема на порции от 200 ml. Полезно е да използвате бульон от шипка, чай.
- В острия стадий е най-добре пациентът да гладува 1-2 дни. Тази процедура обаче трябва да се проведе само след одобрението на лекаря. Излизането от гладно си струва постепенно.
- Белтъчните продукти без мазнини трябва да бъдат сварени или обработени на пара.
- Поръчките на храната трябва да се правят малки и да се увеличи броят на храненията до 5-6 пъти на ден.
- Най-добре е да се яде в течна или полутечна форма.
Ремисията на хроничния панкреатит изисква спазване на следните препоръки:
- консумирайте повече протеинови храни, намалявайки приема на въглехидрати и мазнини;
- минимизирайте количеството консумирана сол (не повече от 6 g на ден).
За ваша информация! Често етапът на обостряне настъпва, ако пациентът рязко промени хранителните си навици. Например, ако след известно време след диетата започне да злоупотребява с продукти от списъка на забранените.
Хирургично лечение
Хирургичната терапия на панкреатит се препоръчва, ако има редица показания:
- асцит на панкреаса;
- интрадуктално кървене;
- стеноза на дванадесетопръстника или панкреаса;
- патология, която не подлежи на консервативна терапия.
Най-често срещаните хирургични методи за панкреатит включват следното:
- Резекция на дисталните жлези. Състои се в отстраняване на тялото и опашката на органа. Препоръчва се, ако лезията не обхване жлезата в пълен размер.
- Подточна резекция. Тя включва отстраняването на тялото, опашката и част от главата на органа. В този случай зоните, съседни на дванадесетопръстника, се запазват. Показан е за пълно увреждане на жлезата.
- Necrosectomy. Съществуващото образуване на течност подлежи на пункция, след което каналите се измиват.
Операциите могат да се извършват под контрола на рентгенови лъчи и ултразвук.
Предотвратяване на нови обостряния
Най-добрата превенция на панкреатит се признава като отхвърляне на честата употреба на алкохол и тютюневи изделия.
Трябва също да следвате принципите на здравословна диета - да сведете до минимум количеството на мазни и пикантни храни, да се храните редовно на малки порции. Менюто трябва да включва достатъчно количество микроелементи и витамини.
При най-малкото оплакване за нарушение на храносмилателния тракт, трябва да се свържете с гастроентеролог.
Методите за лечение на панкреатит до голяма степен зависят от възрастта на пациента, както и от степента на пренебрегване на заболяването. За да се предотвратят обостряния и свързани с тях усложнения, се препоръчва здрави и вече болни хора с панкреатит да обръщат внимателно на начина си на живот и хранителния си режим.
Ако консервативните методи на терапия са били безсилни, пациентът е показан за операция.